記者 陳奕安、許若茵/採訪報導
衛生福利部中央健康保險署今年初宣布調整藥品給付價格,預計可減少健保藥費支出58.3億元。但調降藥價讓不少藥廠大嘆不敷成本,將停止供貨、退出台灣市場,引起醫界與民眾關注,擔憂台灣未來將面臨「無藥可用」的窘境。
今年四月起,衛生福利部中央健康保險署調整7536項藥品價格,其中7470項調降、66項調升,平均調幅約為3.5%。在公告調整藥價後,常見的抗憂鬱藥物「百憂解」因不敷成本,宣告退場;抗生素「泰寧」注射劑,也考量經濟效益以及貨源供應,停止對非合約醫院供貨。


針對藥價調整機制,健保署醫審及藥材組組長戴雪詠說明,現行藥品價格支付制度,是醫療機構依據現有的健保支付價格,自行採購藥品,再向健保署申報藥費。過程中,健保署進行市場交易價格調查,調整藥品支付價,讓支付價接近市場實際交易價格。
「市場競爭會造成價格下跌,就可以探它的底價。」戴雪詠解釋,隨著藥品專利過期、學名藥陸續上市、生產效率提升等原因,藥品的市場價格出現下降空間。健保署須參考市價,對藥價進行適度調整。
她強調,合理調整藥價可讓醫療資源分配更有效率,也間接減少民眾的藥品負擔額度,調降藥費所省下的餘額,可用於給付新藥、新的醫療科技,若廠商真的認為藥價過低,也可向健保署建議調高健保藥價,避免臨床上無藥可用的情況。
台灣醫療改革基金會發言人朱顯光指出,台灣每年醫療花費中,近四分之一用於藥費,比率相當高,但在高藥價支出的情況下,仍有外國藥廠認為健保署將藥價砍得過低,因此退出台灣市場。

朱顯光分析,一旦外國藥廠不再供藥,醫療院所只能轉而購買台灣廠商的學名藥,但若藥價持續調降,品質優良的台廠藥恐怕也得選擇降本求利,台灣民眾將面臨有錢也買不到好藥的問題。
朱顯光點出,要解決健保藥價與藥品供應的問題,除了訂定合理的藥品價差制度,政府應盤點國內藥廠未生產的特殊藥品、劑型,針對供應來源較少的特殊品項,提出加碼誘因,讓原廠持續供應,避免藥品不足。而已有國內藥廠生產的藥品,朱顯光則認為,要確保藥品品質。
「政府應該給民眾信心」,朱顯光強調,「國藥國用」是國際趨勢,各國都希望不要依賴原開發藥廠、提高國產藥使用率,但目前台灣民眾不信任國產藥,經常懷疑其療效及安全性,也確實有部分負面案例。
他認為,健保應採擇優給付,停止對藥品品質、原料、生產流程曾有瑕疵的藥廠,提供藥品健保給付,藉以淘汰劣質藥廠,讓市場上的藥品品質提升。
針對外界質疑國產學名藥品質,戴雪詠表示,食品藥物管理署實施定期藥品查廠抽驗,目前也提供「藥品不良品及藥品療效不等通報」平台,若醫療人員、民眾、藥商發現藥品瑕疵、藥品療效不一致或發生不良反應時,可直接通報,讓衛福部啟動相關調查及處置,保障民眾用藥安全。

醫憂未來自費也買不到好藥
今年三月,供貨百憂解的裕利公司指出,因健保署調降健保藥價等因素,藥品不敷成本,四月起將停止供應百憂解。雖然國內有替代藥品,但仍有部分患者擔心藥效及副作用不同會引發負擔。
禮來藥廠生產的「百憂解錠」是憂鬱症常用藥品,裕利公司則負責在台灣的供貨。三月初,裕利公司發函到各醫院,指出因健保署調降健保藥價,加上原物料與運輸支出費用上升,及配合政府政策生產線要全面符合優良製造規範要求,在確保藥品品質下已不敷成本,四月起將退出台灣市場,提醒各醫院確保銜接用藥。
病患換藥直言不安心
躁鬱症患者王宥中表示,從國三發病後,每天都須服用一顆百憂解,直到高中經醫師告知後,換成同樣具有抗鬱效果的和寧錠、景安寧錠、美舒鬱錠與大塚安立復錠等藥,每種藥視情況,每天須服用一到二顆。
比較前後用藥差異,王宥中認為,百憂解藥效較強,有時會產生副作用乾嘔,但換藥後,藥效不太穩定,相對較弱,副作用也不同,雖然對病情影響不大,但仍會擔心換藥後將重新適應過渡期,直言有種「不安心的感覺」。
她指出,對患者而言,最重要的是保持生活規律與情緒穩定,但在適應其他藥品時,有可能依藥效、副作用等因素須不斷調整,對心理產生額外的負擔。

醫師:最貴的是健康
小兒專科醫師陳家如分享,過去在醫療現場,就曾聽聞患者服用學名藥與原廠藥後產生不同醫療效果,雖然沒有醫學證據,也不知是否為病患心理作用,但的確曾有病患反應,原廠藥較有效。

面對健保署不斷調降藥價,陳家如認為,藥品也是商品,價格決定藥品品質,必須保有合理利潤,否則大藥廠不敷成本退出台灣市場,未來即便是自費也買不到好藥,而小藥廠有可能添加廉價材料,降低研發與品管成本,藥品容易出現問題,甚至有致癌疑慮。
陳家如表示,醫師站在醫療第一線,就怕沒有好藥醫治病患,雖以經濟角度,大家都想買到便宜的藥,但她也提醒,「最貴的是健康」,便宜的藥不能買到健康。
藥師:開源節流才能永續經營
健保署連年調降健保給付藥價,希望縮減藥價差,但此舉不僅引發藥商抗議,原廠藥退出台灣市場,讓醫師擔心未來有錢也可能買不到好藥,藥師更批評這是「殺雞取卵」的行為,最終受影響的仍是病患。
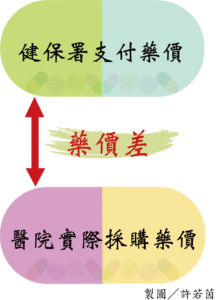
目前台灣藥品制度,由各醫療院所向藥廠購買藥品,再向健保署申報藥費,健保署給付的各項藥品都有統一價格,不過各醫療院所進藥價格可能因為與藥廠議價會較便宜,在健保署支付的價格與醫療院所實際採購藥品之間的差價,稱為藥價差。
藥師Drugs(化名)認為,藥價是自由市場機制,健保署雖然希望控制健保支出,但以2017年健保資金運用數據而言,最大的支出消費並非藥品,而是「診察端」。他指出,調降藥費是必然,但省不了多少錢,若台灣沒有好的藥價,或因台灣的藥價過低,進而影響國際價格,外國藥廠就會選擇退出台灣。
Drugs以胰島素為例,在美國每支價格約300美元,然而台灣每支價格卻不到300台幣,「若我是藥廠,最後肯定退出台灣」,若藥商在美國獲利是在台30倍,或是美國當地要求比照台灣價格販售,最終無利可圖,選擇不在台生產販售的情況下,最終「倒楣的還是病人」。
Drugs提醒,不論藥價如何,藥品一定有利可圖,資方能賺一塊是一塊,不可能讓到手的錢流出,因此許多醫院都有「藥來速」,或是「不回來醫院領藥,不給預約看診」的情況,甚至在醫院外自行設立診所或藥局,讓病人必須向院方領藥,綁定處方(藥單)不外流。
面對健保署連年調降藥價,Drugs批評這是「殺雞取卵」的行為,他也建議,可以限制就診次數,減少健保費用支出,同時增加看診部分負擔及保費,才是最實際的作法,也可將每包菸的「菸品健康捐」調漲100元,預期抽菸人口減少,因抽菸引起的相關疾病支出也會間接減少,又能立即有收入。他強調,經費使用秉持「開源節流」,健保才能永續經營。
延伸閱讀: