記者 陳亭蓁、張宇彤、蕭咸蓁/採訪報導
現今台灣少子化的問題日益嚴峻,而晚婚的趨勢也逐漸上升,生殖醫學會秘書長黃楚珺表示,每10對夫妻就會有一對面臨不容易生育的問題,考量國人晚婚晚生的因素,不孕症比例近年來可能會增加到15%。
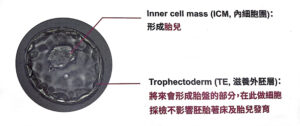
PGS又稱PGT-A(胚胎植入前染色體檢查),讓不孕症患者、高齡產婦、反覆流產過以及家族史染色體異常者的媽媽,能有機會擁有健康的寶寶。這項技術於胚胎的滋養外胚層處做切片,來檢查細胞的染色體是否異常,將有問題的胚胎提早篩除,再把其中正常的胚胎植入媽媽體內進行著床受孕。
![]()
|
臺北醫學大學附設醫院生殖醫學科專任主治醫師盧柏嘉提到,隨著女性年齡越高,染色體異常的比例也一直上升,超過40歲的女性,一顆胚胎的異常率更是高達八成,如果能先找到正常的胚胎再植入,便可以避免很多未來流產的機會。
試管嬰兒媽媽 經驗甘苦談

試管嬰兒是現今許多不孕症患者孕育下一代的首選,卵巢早衰而幾乎無法排卵的邱小姐選擇使用這項技術。經過三年不懈的努力,風雨無阻的回診及按時吃排卵藥、打排卵針,在32歲那年植入兩顆胚胎的她,成功懷上孩子。
「一定會擔心胚胎有問題。但因為我的卵太少,便只能求有,沒辦法去求好。」邱小姐說,PGT-A需抽出胚胎中一部分的組織進行檢測,便可能提高破壞胚胎的機率,因此胚胎數量本就很少的她,並未進行任何相關檢測。
使用PGT-A技術就一定百分百成功?

黃楚珺分享運用此技術的成功案例,因卵巢、卵子狀況也是其一成功率的關鍵,有些卵要看它的品質以及是否能成功授精。曾有位37歲的黃小姐來做試管嬰兒,因自身基因異常而同時進行PGT-M(單基因診斷,舊稱PGD)和PGT-A,取出30幾顆卵後,她最終總共切片14顆胚胎。但切片後有兩顆胚胎因訊號不足而無法分析,另外12顆中的八顆PGT-M顯示是基因異常的胚胎,異常比例很高。
而剩餘四顆基因正常的胚胎進一步做PGT-A後,發現有兩顆是多條染色體異常,兩顆屬於鑲嵌型胚胎。醫師選擇植入異常細胞比例較少的低度鑲嵌型胚胎,而低度鑲嵌型的胚胎有機會自我修復,幸運的是,黃小姐第一次植入便成功懷孕。
![]()
資料來源/台大醫院細胞遺傳檢驗室、維基百科 |
「此技術成功率沒有辦法達到100%!」黃楚珺說明,像是一位40歲的莊小姐,第一次做試管嬰兒時沒有使用PGT-A,懷出患有唐氏症的寶寶。後來做第二次時,希望能透過PGT-A篩選掉唐氏症的胚胎,之後取了七顆卵,最後切片兩顆胚胎。後面又取了第二次,最終得到兩顆正常的胚胎,植入其中一顆,但結果並未成功懷孕。
黃楚珺補充說,PGT-A後植入一顆染色體正常胚胎的成功率大概為七到八成,因為存在很多影響胚胎著床的因素,例如子宮的因素、子宮環境,不一定是染色體的問題,可能是一些少數基因的影響,以及胚胎基因突變的狀況,都是沒辦法檢測的。

試管嬰兒補助方案對象擴大 符合條件即可申請
去年開始實施的「擴大不孕症治療(試管嬰兒)補助方案」,從以前政府只有補助低收入戶及中低收入戶,到現在廣泛的補助,只要符合條件即可申請。條文中並無太嚴格的限制,妻子未滿45歲以及夫妻雙方有一方具有中華民國國籍,同時他們需做試管療程,即符合補助條件,便能使用此補助,進而可以減輕經濟上的負擔。
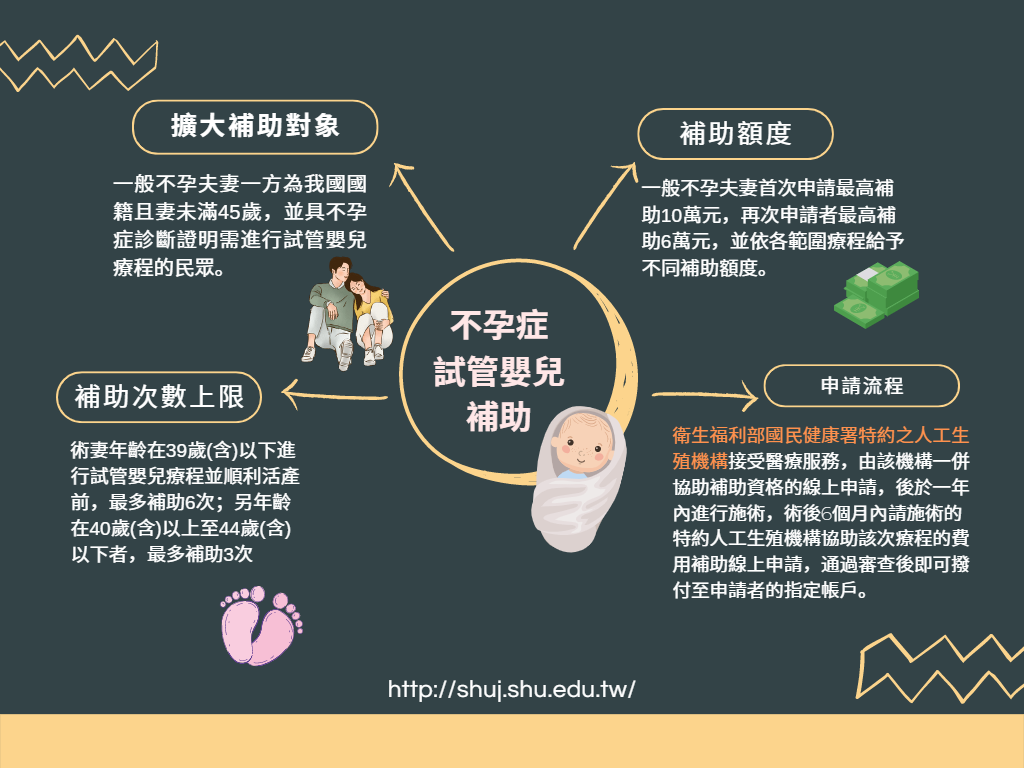
黃楚珺說明,補助方案更大目的,是希望促進寶寶的健康。過去台灣試管嬰兒雙胞胎的比例將近四分之一,雙胞胎容易早產,早產有時怕會有嚴重併發症,像視網膜剝離、肺不成熟、呼吸困難、插管等。而補助方案細項中有植入胚胎數量的限制,若是35歲以下,一次只能植一顆,便可以減少多胞胎的狀況產生。
根據衛生福利部國民健康署人工生殖施行結果報告指出,2020年整個治療週期數是三萬八千多個週期數,而PGT-A的治療週期數是964個,只佔了全部的2.5%。黃楚珺說明,在補助方案的幫助下,降低試管嬰兒夫妻的經濟負擔,因此這一兩年使用PGT-A的人數可能還會再增加。
PGT-A可以篩選出基因異常的胚胎,從裡面挑選健康的胚胎再植入。台灣婦產科醫學會副秘書長何信頤表示,這項技術並無法將胚胎從不好變好。但黃楚珺說明,PGT-A的檢查可能可以降低流產的機會,或增加每一次胚胎植入著床的機率,但以每一個人累積的成功率來看並沒有增加。
此外,PGT-A也有其限制,何信頤及黃楚珺說明,該技術的準確度是一個問題。PGT-A只是切一部分的胎盤細胞來做檢測,切片的位置若是剛好切到完全正常的部分或是完全不正常的部分,皆有可能誤判該胚胎的狀態,因此「鑲嵌型胚胎」的實際染色體分布情況可能難以被真實反應出來。
另外,PGT-A價格不菲,且胚胎須達到一定的等級再切片會比較安全。因此盧柏嘉說明,不建議每個人都要使用此技術,通常是高齡或反覆流產的族群再使用PGT-A會更加合適,在使用前應該跟醫師充分討論。
PGT-A與新技術 碰撞出更多可能
AI人工智能選胚以智慧運算、胚胎即時影像紀錄的方式,輔助預測出胚胎的優劣狀況 ,透過胚胎即時影像,從胚胎受精完就開始進行每五分鐘一次的攝影,之後製成一個胚胎成長紀錄,分析後再從中挑選品質較佳且著床率較高的胚胎。生殖醫學中心院長李茂盛說,當PGT-A與AI人工智能選胚兩者結合、輔助使用,將會達到更好的效果。
PGT-A主要的道德爭議,是可能淪為性別篩檢的工具。黃楚珺說明,因PGT-A的檢測方式為檢驗染色體是否異常,因此病患便可能可以透過這類管道得知胚胎性別。然而,據行政院衛生署國字第1000401707號函釋,為尊重生命倫理及避免性別失衡,故規範PGT-A等著床前遺傳診斷,禁止以任何形式向民眾告知胚胎或胎兒性別。黃楚珺無奈表示,民眾有無以口頭等非正式形式得知胎兒性別較難以統計或追溯,因此如何規範這類情形成了值得深思的議題。

提及PGT-A未來發展,何信頤說明,是否在技術上面可以做到更精密,不要切片且不傷害細胞本身的前提下,就可以化驗這個細胞。現在的新一代非侵犯性的PGT-A技術並非透過切片方式,而是去分析胚胎的培養液中游離的DNA片段,來做基因檢測。目前這個技術尚未成熟,準確度還不夠,成功率及安全性是值得研究的議題。
延伸閱讀:



